
Чем сложнее получить медицинскую помощь, тем чаще раздаются предложения отказаться от ОМС и вернуться к бюджетной системе финансирования из советских времен. «Фонтанка» попыталась выяснить, реально ли это.
Высшая школа экономики опубликовала доклад, в котором целая глава посвящена дискуссии: заменять ли сложившуюся государственно-рыночную систему здравоохранения бюджетной или сбалансировать и сохранить ее? Авторы доклада «Российское здравоохранение: перспективы развития» — группа экспертов Центра политики в сфере здравоохранения НИУ ВШЭ — уверены, что надо сохранять систему ОМС, иначе здравоохранение развалится. Так ли это и почему в советское время получить медицинскую помощь было проще, чем сегодня, «Фонтанка» спросила у Гузель Улумбековой, руководителя Высшей школы организации и управления здравоохранением.
— Гузель Эрнстовна, когда «Фонтанка» пишет о проблемах с недофинансированием медицины из фонда ОМС, читатели в комментариях неизменно предлагают убрать из системы здравоохранения «страховую прокладку» и обвиняют страховщиков едва ли не во всех бедах медицины. А экономисты в своем докладе уверяют, что без ОМС станет хуже.
— Экономисты Высшей школы экономики всегда лоббировали рыночные реформы, в том числе в здравоохранении. Сначала они это делали за счет кредитов Всемирного банка, затем за счет частных страховщиков, поэтому неудивительно, что они ратуют за сохранение и развитие системы страхования.
На самом деле у них давно нет права раздавать советы системе здравоохранения. На их совести пагубная оптимизация здравоохранения 2012–2019 годов. Это они, а именно профессора-экономисты Владимир Шишкин и Игорь Шейман вместе с Владимиром Назаровым из научно-исследовательского института при Минфине, не имея никакого образования в области организации здравоохранения, рекомендовали правительству эту антинаучную реформу.
Тогда встал вопрос: откуда взять деньги на увеличение оплаты труда медицинских работников в соответствии с майскими указами президента? И они ничего лучше не нашли, как заявить, что резервы надо искать в самой системе здравоохранения. Другими словами, надо сокращать якобы неэффективные расходы и наращивать платные медицинские услуги. И это при том, что наше здравоохранение и так было недофинансировано — мы долгие годы тратили из государственных источников около 3% ВВП, а страны, близкие к нам по уровню экономического развития, например новые страны ЕС, — 5% ВВП. И всё это происходило в тучные годы, когда в бюджете было достаточно средств.
Итог этой бездарной оптимизации: за семь лет число врачей в стране сократилось на 46 тысяч, количество стационарных коек — на 160 тысяч, государственное финансирование за весь период уменьшилось на 1,8 триллиона рублей в постоянных ценах 2012 года. В результате, когда пришла пандемия, мы остались без необходимых резервов. Это стоило нам плюс 180 тысяч смертей россиян по сравнению с теми же странами ЕС.
На совести оптимизаторов есть и другие грехи: отмена тарифной сетки и введение системы стимулирующих выплат медицинским работникам, лоббирование соединения системы ОМС и ДМС, участие пациентов в оплате медицинской помощи, упование на врача семейной практики как на панацею спасения российского здравоохранения. Считаю, им надо не советы раздавать, а тихо сидеть в углу и каяться.
— Медики говорят, что надо возвращаться к бюджетной системе здравоохранения, она более справедливая. И деньги на страховые компании, распределяющие средства, тратить не придется — экономия. А эксперты ВШЭ утверждают, что «негативные последствия могут значительно превзойти выгоду, получаемую в результате сокращения административных расходов». Кто прав?
— Финансирование бесплатной помощи по системе ОМС или по бюджетной модели — это только способ сбора и распределения денег на программу госгарантий. Бюджетная модель — ясная и простая, а модель ОМС — сложнее и затратнее. Вдобавок у нас в России смесь — часть программы госгарантий финансируется из ОМС, часть — из бюджетов регионов. Подчеркну, что сама по себе модель финансирования не определяет доступность медицинской помощи и справедливое распределение средств между регионами. Доступность помощи определяют объем средств, который государство выделяет на бесплатную медицину, справедливые правила распределения этих средств между регионами и такие способы оплаты медицинских организаций, которые покрывают их базовые издержки без постоянной кредиторской задолженности и необходимости экономить на персонале.
Для России, чтобы увеличить доступность медицинской помощи населению, надо действовать в трех направлениях. Первое — увеличить государственное финансирование здравоохранения с нынешних 3,5% ВВП минимум до 5% ВВП. Это позволит повысить оплату труда медицинским работникам и выровнять ее по регионам, а также обеспечить население большим количеством бесплатных лекарств, обновить инфраструктуру учреждений. Напомню, что задачу увеличения оплаты труда бюджетникам и ее выравнивания по регионам поставил президент.
Второе — ввести сметный принцип оплаты медицинских организаций. Это означает, что если по приказу Минздрава здесь должна быть медицинская организация, то мы обязаны обеспечить ее жизнедеятельность путем ежемесячного перечисления необходимых средств.
Сегодня по правилам ОМС учреждения должны зарабатывать — чем больше пациентов, тем лучше. А если пациентов мало, как, например, в сельской местности и малых городах, то тогда бюджет учреждения скудеет и оно вынуждено закрываться. Работая в системе ОМС, мы разрушили медицину на селе и в малых городах.
И третье: чтобы реализовать первые две задачи, потребуется ввести централизованную бюджетную модель финансирования — из федерального бюджета, как было в советское время. И, конечно, в бюджетной модели не место частным страховым компаниям. Именно эти частники и подвигли ВШЭ придумывать экзотические модели финансирования здравоохранения, такие как, например, переход на рисковое страхование. Другими словами — повесить часть расходов на медицинскую помощь на старых и больных пациентов. Даже обсуждать это не хочу, потому что делать этого категорически нельзя. Итогом будут дополнительные смерти.
Частных страховщиков (СМО) понять можно, им надо деньги зарабатывать. Сегодня они получают процент за обслуживание счетов при прохождении государственных денег через них, а это до 1% от 3 с лишним триллионов рублей. Да плюс еще процент от штрафов, которые сами же и начисляют. Но это не наша проблема, у нас другая задача — спасать жизни и здоровье российских граждан.
— В чём основное отличие бюджетной модели от страховой?
— В страховой модели ОМС существуют фиксированные взносы, которые за работающих граждан платят работодатели, а за неработающих (дети и пенсионеры) — регионы. В бюджетной модели деньги на бесплатную медицину выделяются из федерального бюджета (иногда региональных бюджетов), то есть из общей системы налогообложения. Но, как я уже сказала, бюджетная модель проще и менее затратна, поэтому во многих странах Европы здравоохранение из системы ОМС перевели преимущественно на бюджет. Это Дания, Финляндия, Греция, Ирландия, Италия, Норвегия, Португалия, Испания и Швеция. Из системы бюджетного финансирования в ОМС перешел только Израиль.
— Бюджетная система предусматривает планирование и нормирование. Но они есть и в системе ОМС — это тарифы и плановые задания для каждой больницы.
— Тарифы часто не соответствуют реальной стоимости медпомощи, это связано с недофинансированием российского здравоохранения. Плановые задания, поскольку денег мало, распределяют в основном в городские учреждения, в сельскую местность — минимум. Да и в городе тоже — кто ближе, как говорится, к телу, тот чуть больше получит. Всё, к сожалению, разбалансировано.
— Очень много жалоб на отсутствие или недоплату стимулирующих выплат. Показатели выполнения дорожной карты по зарплате медиков в регионах натягивают, как сову на глобус. И это понимают все, в том числе в Минздраве, там даже разработали новую систему оплаты труда.
— В советское время оплата труда медработников в бюджетной системе основывалась на тарифной сетке, которая регулировала соотношение между различными регионами, учреждениями и специальностями. Это позволяло избежать перетока кадров из региона в регион, как это происходит сейчас. Так, в Москве оплата труда медицинских работников в 2–2,5 выше, чем, скажем, в Ивановской или Тверской области, и в столицу тянутся врачи из глубинки.
Или, например, в советское время, чтобы в медицинский вуз шли лучшие кадры, у педагогов оплата труда была в два с половиной раза выше, чем у практикующих врачей. Сегодня у тех и других одинаковые зарплаты, как следствие, мы получили ситуацию, когда ни в медицинскую науку, ни в образование идти никто не хочет, причем не только в вузовское. В советское время преподаватель медицинского училища получал зарплату только на 20% ниже, чем преподаватель медвуза, а теперь — в два раза ниже, то есть как практикующая медсестра. Кому в училище медсестер готовить?
Высшая школа экономики была одним из инициаторов отмены тарифной сетки. Уповая на конкуренцию, ее специалисты рекомендовали, извините, бездарные стимулирующие выплаты. Те самые, вокруг которых сегодня скандалы и недовольства. Потому что в зарплате «оклад» составляет только 40 процентов плюс еще небольшие обязательные компенсационные выплаты (за труд в ночное время, выслугу лет), а остальные стимулирующие — непонятно как назначаемые и вообще необязательные.
Новая система оплаты труда медработников, разработанная Минздравом по принципу тарифной сетки, действительно более справедливая. Но, к сожалению, ее введение постоянно переносится из-за нехватки средств.
— Из доклада следует, что уход от системы ОМС приведет к неравенству в оплате труда в регионах.
— У нас сегодня такое неравенство, что хуже ситуацию даже придумать сложно. В Москве, в Петербурге государственное финансированное здравоохранение в 2–3 раза выше, чем в Тверской, Курганской, Курской областях, не говоря уже о Еврейском автономном округе, соответственно, и помощь в столице доступнее. А что, у нас в Алтайском крае или в Курганской области не российские люди живут? Им разве не нужна доступная помощь?
Да, система здравоохранения всегда и всюду дефицитная. Но в этой дефицитной системе в советское время было всё правильно просчитано — выделялось соответствующее бюджетное финансирование, клиники оплачивались по смете, а не за каждого пролеченного больного, как сегодня. Мы дошли до того, что по числу больных финансируем службы, которые обязаны находиться в режиме ожидания — инфекционную или службу скорой помощи. Их перевод в систему ОМС мы уже ощутили во время пандемии, когда ценой огромного труда и срочного выделения средств пришлось всё восстанавливать.
К сожалению, такие решения принимают не медики, а экономисты. Они в глаза пациентам не смотрели и не понимают, что в здравоохранении нельзя принимать опасных решений, потому что они стоят человеческих жизней. Для них система здравоохранения — некий отвлеченный экономический эксперимент.
— К чему приведет планирование, нормирование и сметный способ оплаты медицинских организаций за медицинскую помощь в рамках бюджетного финансирования, если отказаться от системы ОМС?
— Не забудьте, что сначала надо увеличить госрасходы на здравоохранение. Если одним словом, нормирование и сметный способ оплаты вместе с дополнительным финансированием приведут к увеличению доступности медпомощи и большей справедливости. Помните, перед распадом Советского Союза в стране ввели карточки на товары первой необходимости (масло, мясо)? С ограниченным ресурсом они позволяли обеспечить равномерное распределение, чтобы не осталось голодных. То же и здравоохранению, априори дефицитной системе, требуется сегодня. Конкуренция же хороша в частной медицине, и то при условии, что у населения есть деньги. А у нас сегодня сложилась ситуация, что количество нуждающихся в медицинской помощи растет, а денег у большинства населения недостаточно. Напомню, что в 2023 году доходы почти у половины россиян были ниже 27 тысяч рублей в месяц. Поэтому главная задача — увеличить доступность медицинской помощи за счет государственных средств.
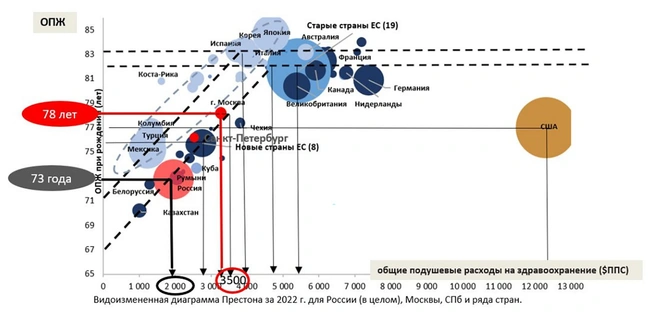
Хотим, чтобы продолжительность жизни была в стране 78 лет, как сегодня в Москве или как в новых странах Евросоюза (Чехия, Венгрия, Польша), придется в 1,5 раза увеличивать финансирование. Они тратят на здравоохранение в полтора раза больше, чем мы. Как увеличивать — видно из картинки: по вертикали — продолжительность жизни, по горизонтали — подушевые расходы на здравоохранение.
— Экономисты говорят, что недостаток системы ОМС в том, что она по сути стала «добавкой» к бюджетному финансированию. А должна создавать конкуренцию.
— Извините, это чушь для здравоохранения. Страна оголтелой конкуренции в здравоохранении — США. Тратят из-за запутанной страховой системы на здравоохранение более 16% ВВП. А продолжительность жизни ниже, чем в соседней Канаде, которая тратит в 1,5 раза меньше. Но даже в США грамотные организаторы здравоохранения пишут, что конкуренция для повышения доступности и качества медпомощи не работает, как не работают и стимулирующие выплаты. Главное — создать необходимые условия. Это качественное образование медиков, отсутствие переработок, благоприятная обстановка для труда, современные источники знаний под рукой.









